Das Restless Legs Syndrom (RLS) ist eine häufige und behandelbare Erkrankung des Nervensystems. Charakteristisch für ein RLS ist ein Bewegungsdrang vor allem in den Beinen, aber auch in anderen Körperregionen, das mit einem breiten Spektrum von Missempfindungen bis hin zu Schmerzen verbunden ist. Typisch ist, dass die Beschwerden abends und in der Nacht bzw. in Ruhesituationen auftreten und sich durch Bewegung oder Aktivität lindern lassen. Bei reduzierter Schlafeffizienz und Schlafunterbrechungen können relevante Einschränkungen der Lebensqualität die Folge sein.
Die Erkrankung wird seit der Mitte des 17. Jahrhunderts unter verschiedenen Namen in medizinischen Berichten und Aufzeichnungen beschrieben. Seit dem Jahr 1945 wird die Bezeichnung Restless Legs Syndrom (RLS) verwendet. Wörtlich übersetzt bedeutet dies so viel wie „Syndrom der unruhigen Beine“. Diese Bezeichnung geht auf den schwedischen Neurologen Karl Axel Ekbom zurück, nach dem das Syndrom auch als Willis-Ekbom-Krankheit (WED) bezeichnet wird.
Für einen Außenstehenden ist es nicht leicht nachvollziehbar, welches Krankheitsbild bzw. welches Leiden sich hinter der Bezeichnung RLS verbirgt. Charakteristische Merkmale des Restless Legs Syndroms sind Bewegungsunruhe und Missempfindungen in den Gliedmaßen. Die Beschwerden treten meist während der Ruhezeiten oder bei Inaktivität wie Sitzen oder Liegen auf und lassen bei Bewegung nach. Die Besserung hält zumindest so lange an, wie diese Aktivität ausgeführt wird. Der Drang, sich zu bewegen und die unangenehmen Empfindungen sind abends oder nachts stärker als während des Tages oder treten ausschließlich am Abend oder in der Nacht auf. Sollte das RLS weiter fortgeschritten sein, kann die lindernde Wirkung der Bewegung nachlassen.
Die Missempfindungen werden von den Betroffenen unterschiedlich beschrieben. Die Schilderungen reichen von Brennen, Ziehen, Elektrisieren, Kribbeln oder Ameisenlaufen in den Beinen bis hin zu einem Heiß- oder Kaltgefühl sowie Schmerzen oder Krämpfen. Selten werden die Beschwerden als oberflächlich, häufig werden sie als tief innen liegend und aufziehend empfunden. Meist sind die Beine betroffen, aber die Symptome können auch an den Armen, dem Brustkörper oder anderen Körperregionen sowie einseitig, beidseitig oder auch abwechselnd auf der einen oder anderen Seite auftreten. Besonders zu Beginn der Erkrankung können die Beschwerden nur gering ausgeprägt sein und zwischenzeitlich bei einigen Patienten sogar ganz fehlen. Nicht zuletzt deshalb kann ein RLS häufig über einen langen Zeitraum unerkannt bleiben.
Bei vielen Patienten kommt es zudem zu unwillkürlichen Beinbewegungen im Schlaf, so dass nicht nur die Einschlaf-, sondern auch die Tiefschlafphase gestört ist. Der ständige Drang, sich zu bewegen, kann insgesamt sehr belastend sein und zu einer Einschränkung der Lebensqualität führen. Insbesondere die mit einem RLS verbundenen Schlafstörungen beeinträchtigen sowohl die Leistungsfähigkeit, als auch das emotionale Wohlbefinden. Wer abends wegen seiner Missempfindungen in den Beinen nicht einschlafen kann oder nachts immer wieder aufstehen muss, um dem starken Bewegungsdrang nachzugeben, ist tagsüber müde, abgeschlagen und hat langfristig ein Risiko für weitere Erkrankungen. Und wer wegen der ständigen Bewegungsunruhe nicht mehr ins Kino oder Theater, auf Reisen oder auf lange Autofahrten gehen kann, läuft Gefahr, ins soziale Abseits zu gleiten.
Das RLS ist eine neurologische Erkrankung, die jeden, unabhängig vom Alter, betreffen kann. Wenn Sie ein RLS haben, sind Sie nicht allein. Mit einer altersabhängigen Prävalenz (Häufigkeit) von ca. 7-10 % der Bevölkerung ist das RLS in westlichen Industrieländern eine der häufigsten neurologischen Erkrankungen. Damit ist das RLS so verbreitet wie die Migräne. Es ist jedoch lange nicht so bekannt wie etwa das Parkinson-Syndrom. Frauen sind häufiger betroffen als Männer. Meist tritt das RLS im mittleren Lebensalter auf, mitunter auch schon in jungen Jahren. Von den Betroffenen sind wiederum 3-4 % therapiebedürftig.
Der große Einfluss auf die Lebensqualität der Patienten und die mit dem RLS verbundene gesamtwirtschaftliche Belastung wird erst seit Kurzem anerkannt. Nach einer Untersuchung des European Brain Council nimmt das RLS den zweiten Platz der sozioökonomisch teuersten neurologischen Erkrankungen ein. Dies resultiert hauptsächlich aus dem Umstand, dass viele RLS-Patienten keine oder eine (häufig mehrjährig) verzögerte Diagnose erhalten, was sie an einem rechtzeitigen und angemessenen Zugang zur Behandlung hindert. Dies führt wiederum zu schlechten klinischen Ergebnissen, Produktivitätsverlusten, erhöhtem Ressourcenverbrauch und steigenden Kosten für Gesundheitsversorgung und Gesellschaft.
Der erste Ansprechpartner bei Verdacht auf ein RLS ist der Hausarzt. Die Diagnose erfolgt anhand der typischen Symptome. Man unterscheidet dabei zwischen notwendigen (essenziellen) und ergänzenden (supportiven) Kriterien. Für die Diagnose eines RLS müssen die notwendigen Kriterien unbedingt vorliegen. Die ergänzenden Kriterien wie zum Beispiel eine familiäre Häufung des RLS geben zusätzliche Hinweise.
Fünf Minimalkriterien lassen auf ein Restless Legs Syndrom (RLS) schließen:
- Missempfindungen sowie ein ausgeprägter Bewegungsdrang der Gliedmaßen, vor allem der Beine, aber auch der Arme und anderer Körperregionen
- Die Beschwerden treten dann auf, wenn der Körper zur Ruhe kommt
- Bewegung wie z.B. Aufstehen, Laufen oder Dehnen führen zu einer teilweisen oder vollständigen Besserung der Beschwerden
- Die Beschwerden sind abends oder nachts stärker als am Tag oder treten ausschließlich abends oder nachts auf
- Das Auftreten der zuvor beschriebenen Kennzeichen kann nicht primär als Symptom einer anderen medizinischen oder verhaltensbedingten Ursache (z.B. Myalgie, venöse Stauung, Beinödeme, Arthritis, Beinkrämpfe, Einnahme unbequemer Positionen oder nervöses Wippen mit den Füßen) gewertet werden.
Anmerkung: Diese Zustände, oft als RLS-Mimics bezeichnet, werden häufig mit RLS verwechselt.
Zusatzkriterien (häufig, aber nicht obligat) sind:
- Schlafstörungen und deren Folgen wie z.B. eine ausgeprägte Tagesschläfrigkeit aufgrund von Ein- und Durchschlafstörungen
- periodische Beinbewegungen
- positive Familienanamnese
Hat der Arzt den Verdacht, dass ein RLS vorliegt, dann kann er die Diagnose mithilfe eines sogenannten L-Dopa-Tests absichern. In der Regel wird der Arzt weitere Untersuchungen durchführen, um andere Krankheiten wie etwa Muskelerkrankungen, Muskelkrämpfe, Gelenkentzündungen, Fehlstellungen der Gelenke, Gefäßerkrankungen, Störungen oder Erkrankungen von Nerven, Fußwippen als Gewohnheit sowie Depression und Angsterkrankungen diagnostisch auszuschließen.
Erkrankungen wie Nierenfunktionsstörungen oder Eisenmangel, die ein RLS hervorrufen können, sollten ebenso ausgeschlossen werden wie die Nebenwirkung mancher Medikamente, die ein RLS auslösen können. Neben einer klinisch-neurologischen Untersuchung können im Rahmen weiterführender Diagnostik Laboruntersuchungen, eine Messung der Nervenleitgeschwindigkeit, eine Untersuchung im Schlaflabor sowie eine Muskeluntersuchung erfolgen.
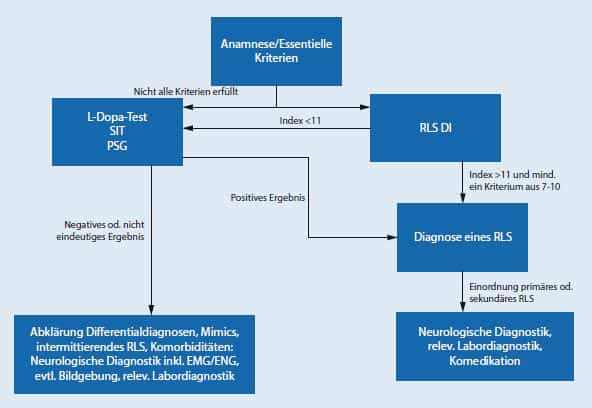
Diagnosepfad beim Restless Legs Syndrom (RLS). RLS-DI RLS-Diagnoseindex, SIT „suggested immobilization test“, PSG Polysomnographie, EMG Elektromyographie, ENG Elektroneurographie.
Q: Bartl, M., Trenkwalder, C., Muntean, M. L., & Sixel-Döring, F. (2020). Restless-legs-Syndrom: ein Update [Update on restless legs syndrome]. Der Nervenarzt, 91(10), 955–966, Abb. 1. https://doi.org/10.1007/s00115-020-00997-8. Verwendung mit freundlicher Genehmigung der Springer Medizin Verlag GmbH
Primäres oder sekundäres Restless Legs Syndrom – Was bedeutet das überhaut und macht diese Unterteilung heute noch Sinn?
In der Vergangenheit wurde häufig zwischen einem primären und sekundären Restless Legs Syndrom unterschieden. Dabei wurde versucht, die Diagnose eines primären Restless Legs Syndrom nur dann zu stellen, wenn keine anderen Erkrankungen (z.B. Polyneuropathie, Eisenmangel, Nierenerkrankungen, Diabetes etc.) vorlagen. Als sekundär wurden die Formen des Restless Legs Syndroms bezeichnet, die bei diesen Erkrankungen auftraten.
Durch das zunehmende Wissen über mögliche Ursachen des Restless Legs Syndroms zeigt sich, dass die Übergänge jedoch oft fließend sind und betroffene RLS-Patienten nicht selten ein Restless Legs Syndrom UND z.B. eine Polyneuropathie oder andere Begleiterkrankung haben können. Die zuvor gewählte Einteilung in primär oder sekundär ist somit offensichtlich zu einfach und spiegelt nicht wieder, dass das Restless Legs Syndrom eine eigenständige und/ oder auch zusätzliche Erkrankung darstellt.
Die zuvor als ursächliche Erkrankungen wie Eisenmangel, Niereninsuffizienz, Diabetes etc. angesehene Erkrankungen bezeichnet man deshalb jetzt eher als komorbide (= begleitende) Erkrankungen, die mögliche Triggerfaktoren für ein Restless Legs Syndrom darstellen. Zum Beispiel kann es sein, dass man eine genetische Veranlagung für ein Restless Legs Syndrom hat, die jedoch nur dann zum Tragen kommt, wenn ein weiterer Triggerfaktor wie z.B. ein Diabetes auftritt. Anderseits kann es aber auch sein, dass die genetische Veranlagung so schwerwiegend ist, dass es eines zusätzlichen Faktors gar nicht bedarf, um ein Restless Legs Syndrom zu bekommen. Auf der anderen Seit kann die Veranlagung so gering sein, dass es viel größerer Triggerfaktoren bedarf, um die Krankheit ausbrechen zu lassen.
Die einfache Einteilung in primäres oder sekundäres RLS ist somit wahrscheinlich zu sehr vereinfacht und spiegelt nicht die komplexen ineinandergreifenden Ursachen wieder, die weiterhin Inhalt spannender wissenschaftlicher Untersuchungen sind.
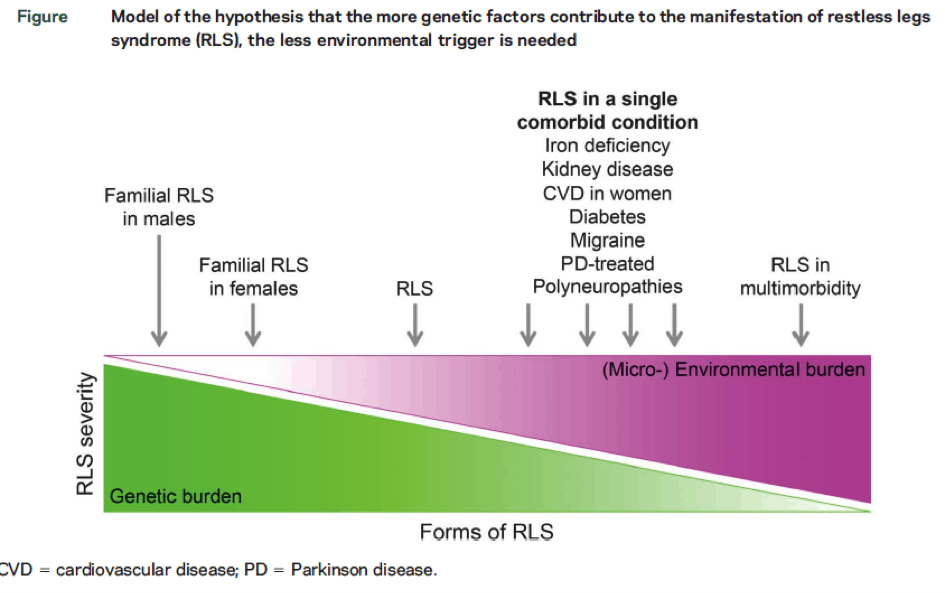
Quelle: Trenkwalder et al. (2016). Restless legs syndrome associated with major diseases. A systematic review and new concept. https://doi.org/10.1212/WNL.0000000000002542
Die Einstufung des Schweregrades der RLS-Symptomatik erfolgt anhand der von der International Restless Legs Study Group (IRLSSG) entwickelten Schweregradskala (IRLS Skala). Hierbei werden vom Patienten 10 Fragen beantwortet. Den Antworten werden Punkte zugeordnet. Maximal können 40 Punkte erreicht werden, wobei 1-10 Punkte auf ein leichtgradiges RLS, 11-20 Punkte auf ein mittelgradiges RLS, 21-30 Punkte auf ein schwergradiges RLS sowie 31-40 Punkte auf ein sehr schwergradiges RLS hinweisen.
Die genaue pathophysiologische Ursache des RLS ist noch nicht bekannt. Theorien zur Pathophysiologie umfassen einen veränderten Eisenstoffwechsel im Gehirn, einen gestörten Gehirnstoffwechsel des Nervenbotenstoffs Dopamin, der die Erregung von einer Nervenzelle auf andere Zellen überträgt, sowie das endogene Opioidsystem. Viele Betroffene kennen weitere Fälle in der Familie, so dass man von einer genetischen Veranlagung ausgehen kann. In den letzten Jahren wurden zahlreiche risikoassoziierte Gene identifiziert, die an der Entstehung des RLS beteiligt sein könnten.
Das RLS ist eine chronisch-progrediente, das heißt über einen längeren Zeitraum langsam voranschreitende Erkrankung. Der Verlauf eines RLS kann individuell sehr verschieden sein. Meist beginnt das RLS im mittleren Lebensalter. Bei genetischer Disposition können aber auch schon Kinder und Heranwachsende unter ersten Symptomen leiden. Frauen sind häufiger betroffen als Männer. Bei einem durch andere Krankheiten oder Faktoren ausgelösten RLS verschwinden die Symptome häufig nach der Behandlung der Grunderkrankung.
Der erste Ansprechpartner bei Verdacht auf ein RLS ist der Hausarzt, der den Betroffenen zum Facharzt überweisen sollte. Da es sich beim RLS um eine chronisch-neurologische Erkrankung handelt, sollte die fachärztliche Behandlung durch einen Neurologen erfolgen. Von großem Vorteil ist es, wenn sich der behandelnde Neurologe mit der Krankheit RLS auskennt (notfalls dies vorher telefonisch erfragen).
Nicht selten werden bei RLS-PatientInnen auch Depressionen und/oder Angststörungen diagnostiziert. Ob es sich hierbei um einen ursächlichen Zusammenhang handelt, ist derzeit nicht geklärt. Psychische Gesundheitsstörungen werden oft vom Arzt nicht erkannt und von Betroffenen aus Angst, nicht ernst genommen zu werden, bagatellisiert und somit in ihrem Ausmaß nicht erkannt.
RLS mindert zwar die Lebensqualität bisweilen in erheblichem Maße, es sind jedoch bisher keine Fälle bekannt geworden, bei denen RLS die unmittelbare Todesursache war. Es gibt RLS-Betroffene, welche sich trotz lebenslanger Beschwerden noch im hohen Alter bester „Gesundheit“ erfreuen. Auch auf die Lebenserwartung hat das RLS nach heutigen Erkenntnissen keinen negativen Einfluss.


